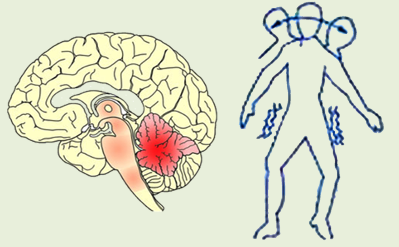
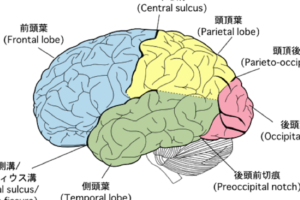
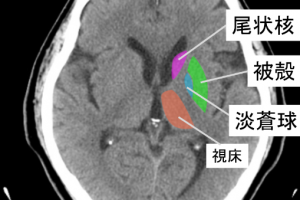
脊髄小脳変性症の病態
小脳、脳幹、脊髄とそれに関連する領域の神経細胞が、様々な組み合わせで変性していく原因不明の進行性の疾患の総称です。 単一の疾患名ではなく、多種多様な疾患が含まれます。
小脳、小脳求心路、遠心路、また脊髄の変性に基づく運動失調が主症状となります。
国(厚生労働省)が特定疾患として認定し、医療費の一部助成が行われます。
"
脊髄小脳変性症(SCD)の患者数、好発年齢、遺伝
・有病率は、人口 10 万人あたり 5~10 人ぐらい。
・中年期以降の男性に発症が多い。
・非遺伝性と遺伝性があり、非遺伝性は60%、遺伝性は40%程度。
・遺伝性の場合 10~20 歳代で発症することもある。
・非遺伝性では 、多くはオリーブ橋小脳萎縮症(OPCA)
・遺伝性では、多くはマチャド・ジョセフ病
・病状の進行速度は疾患によって異なり、また個人差も大きく、予測は必ずしも容易ではありま せん。
脊髄小脳変性症(SCD)の症状
- 小脳性運動失調:
起立・歩行が不安定になる(体幹失調)
手足の動きがぎこちなくなる(四肢協調運動障害)
ろれつの回らないしゃべり方になる(構音障害)
ものを飲み込みにくくなる(嚥下障害)
- 不随意運動:
手足が振るえたり、無意識のうちに体の一部が動いたりする
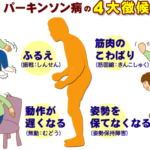
- パーキンソニズム:
動作緩慢(無動)
筋固縮・強剛、
姿勢反射障害
関連記事はこちら➡『パーキンソン症候群とパーキンソン病の違いは?鑑別、診断、原因疾患をまとめました』
- 自律神経症状:
起きあがると血圧が急激に低下する(起立性低血圧)
排尿困難、頻回の尿意、尿失禁など
発汗障害、インポテンス
- 睡眠時無呼吸
非遺伝性(孤発性)の脊髄小脳変性症の分類
1.多系統萎縮症(Multiple System Atrophy;MSA)
小脳系、黒質線条体系、自律神経系の3系統が主に障害されます。
多くは孤発性で中年以降に発症しゆっくり進行します。
病初期には、どの系統の病変が目立つかによって異なった症状を呈するが、進行すると 3 系統の障害が混在して、区別が難しくなります。
-
オリーブ橋小脳萎縮症(Olivopontocerebellar Atrophy;OPCA)
小脳性運動失調(体幹失調、上肢協調運動障害、構音・嚥下障害など)で発症します。頭部 CT・MRI で小脳と脳幹(橋)の萎縮が見られます。孤発性の脊髄小脳変性症の中で最も多いです。
-
線条体黒質変性症(Striatonigral Degeneration;SND)
パーキンソニズム(筋固縮、動作緩慢、振戦など)で発症しまう。病初期には、臨床的にパーキンソン病との区別が難しいです。パーキンソン病治療薬があまり効きません。
-
シャイ・ドレーガー症候群(Shy-Drager Syndrome;SDS)
自律神経障害(起立性低血圧、排尿障害、インポテンス、発汗障害など)で発症します。睡眠時無呼吸などで突然死することがあります。
2.小脳皮質性萎縮症(Cortical Cerebellar Atrophy;CCA)
小脳性運動失調が主体で他の症状は目立ちません。 高齢発症で進行は比較的ゆっくりです。
脊髄小脳変性症(SCD)の機能障害の評価
➀関節可動域、筋力
関節可動域測定、MMTで検査します。SCDでは筋力低下のみならず筋力不均衡がみられることから、等速性筋力評価機器による客観評価も有効であるとされます。
➁運動失調
測定障害、共同運動不能、変換運動障害、振戦、時間測定異常などを評価します。
その際は運動失調の左右差から、局在、程度も把握します。
関連記事はこちら👇運動失調の分類から評価を知っておきましょう
➂平衡機能障害
四つ這い、膝立ち、立位などのそれぞれの姿勢でのバランス反応を評価します。
機能的バランス尺度であるBBSで点数で客観的に評価しておくことも有用です。
➃歩行・移動動作障害
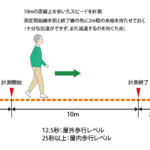
歩行では10m歩行で最大歩行速度の測定と、自然歩行時の体幹の動揺の程度、歩幅、左右の対称性、上肢の振り、方向転換時の動揺などを注意深く評価しておきます。
10m歩行テストの記事はこちら👇
また、継ぎ足歩行やスラローム、8の字歩行、階段昇降などの応用歩行も評価しておきます。
床上移動としては膝歩きや四つ這いでの移動、いざりなどの動作を評価し、上下肢の交互運動などもあわせてみておきます。
➄自律神経障害
自律神経障害といえば、起立性低血圧、排尿障害などが代表的ですが、SCDでは体温・発汗異常,睡眠時無呼吸,血圧日内変動異常、便秘、Horner症候群や緊張性瞳孔などの瞳孔異常などさまざまです。
リハビリで注意しておきたい点としてはとくに起立性低血圧になります。転倒につながる危険があるからです。
➅呼吸機能障害
パーキンソニズムに伴って、特徴的な全身的な屈曲姿勢をとりやすいため拘束性呼吸機能障害をきたすことがあります。肺活量などの呼吸機能検査から胸郭可動域の評価を行います。.
脊髄小脳変性症(SCD)に対するリハビリ
SCDに対するリハビリは主要な症状である運動失調に焦点をあてたものとなっています。
しかし、運動失調にたいするリハビリは生理学的機序や有効性ははっきりと示されていないため、これだけではなく、対症療法的に機能障害にも目を向ける必要があります。
SCDでは下肢・体幹機能の機能が必要となる入浴や更衣、排泄で障害が重くなり、上肢機能や整容、食事は障害が軽いとされます。
そのため、移動手段がなんらかの形で自立していればADL全体の自立度の向上につながります。
リハビリでは以上を踏まえると、正常運動を維持するために従来同様に運動失調にアプローチするものと、ADLの自立のために動作訓練や、代償動作、補助具の使用訓練で動作遂行能力の向上・維持を目的としたもの、この両者の考え方でアプローチしていきます。
眞野らの病期Ⅰ~Ⅲの分類にわけてリハビリの目的、簡単に内容をまとめました。
第Ⅰ期
ADLはほぼ自力で行える時期であり、この時期のリハビリの目的は立位動作・歩行の安定化になります。
SCDの症状である運動失調、パーキンソン二ズム、筋力低下にて能力障害が進行していきます。
筋力低下は歩行速度との相関もあり、四肢・体幹の筋力増強は重要になります。
プログラムとしては、筋力増強訓練、立位バランス訓練、応用歩行訓練、階段昇降、自転車エルゴメータなどで訓練を行っていきます。
第Ⅱ期
失調症状が著明になり、ADL動作に影響を与える時期になります。
介助が必要になってくる時期でもあります。
起居動作では頸部・体幹を伸展して反り返りのパターンで行う動作や背臥位から起き上がると下肢が挙上してしまいます。
立ち上がりや立位ではワイドベースであることが多く、歩行時もワイドベースのままやちどり足様の歩容になります。
運動失調性歩行であり転倒の危険性が高くなります。
そのため移動は車椅子や家屋内であればいざりや四つ這いになります。
上肢に関しても運動失調があるため巧緻性に欠けます。
リハビリでは正常な動作パターン練習での学習や車椅子駆動、四つ這いやいざり動作の移動動作の訓練をして移乗・移動動作の確立が目的となります。
第Ⅲ期
自力でのADL動作はかなり困難であり、寝たきりで全介助を要する状態です。
褥瘡や関節拘縮、呼吸機能低下、嚥下機能低下などの廃用症候群を予防することがこの時期のリハビリの目的になります。
ROMex、座位保持、呼吸・嚥下機能訓練などがプログラムとなってきます。
脊髄小脳変性症(SCD)のリハビリにおいて注意・考慮したいこと
SCDでは主症状である運動失調により、立位動作、歩行時に動揺がみられ、それが進行するため転倒による骨折などの外傷に注意する必要があります。
症状は進行性のためリハビリや薬でくいとめるのは困難でありますが、より長く安全に自立した生活を送れるように、自宅の環境を整備することがとても重要になります。
スリッパなどの履物、絨毯の毛足の長さ、手すりやタンスなどの掴まれるものの位置関係など工夫する点は多岐にわたります。
住宅改修の記事はこちら👇
また起立性低血圧も転倒につながるため留意しておきたい症状です。
立ちくらみ、失神になることがあるため、リハビリを行う際のリスク管理が必要です。
起立性低血圧の対策としては飲酒や、排尿、脱水、急な起き上がりや立ち上がり、長期臥床を避けるよう指導し、弾性ストッキングや適度な運動をすることで予防に努めます。