サルコぺニアという言葉を聞いたことがありますか?これは筋肉量が減少して身体機能が低下した状態を指す新しく造られた用語です。サルコぺニアの方に積極的なリハビリを行っても逆効果になることもあるので、リハビリ従事者も知っておく必要があります。
今回はサルコぺニアの概要、原因、治療などをまとめてみました。
サルコぺニアとは
ギリシャ語の「筋肉」を表す“サルコ”と、「喪失」を表す“ペニア”を組み合わせた言葉で、筋肉量が減少し、筋力や身体機能が低下している状態のことをいいます。転倒・骨折、寝たきりなどの原因になり、身体的な障害やQOLの低下、はては死につながるリスクを伴っています。そのため十分な栄養の摂取や、体力維持・筋力増加のための運動により、サルコペニアを予防することが重要です。
"サルコペニアの原因
サルコペニアは加齢以外に原因が明らかではない場合を「一次性」とし、加齢以外にも1 つ以上の原因が明らかな場合を「二次性」とわけています。疾患があって入院をすると活動範囲が狭くなりますが、この場合だと疾患によるサルコぺニアと活動範囲の狭小化での活動に関連するサルコぺニアになることが考えられ、一次性サルコペニアと二次性サルコペニアに綺麗に分類されることは少なく、ほとんどの患者さんが両方に当てはまります。
一次性サルコペニア(加齢性サルコペニア)
加齢以外に明らかな原因がない。
二次性サルコペニア
加齢以外にも原因がある場合。
活動に関連するサルコぺニア
寝たきり(ベッドで安静)・閉じこもりの生活習慣が原因となり得るもの。 入院時に生じることが多く、高齢者の中には短時間の安静でも筋肉量が減少していく。
疾患に関連するサルコぺニア
侵襲:急性疾患・炎症(手術、外傷、熱傷、急性感染症)
例えば、侵襲とは手術や骨折直後の状況を指し、この状態では筋肉が1日1kg減少すると言われています。また炎症状態を認める時には、筋蛋白の異化亢進(分解されること)が認められます。
悪液質:悪液質とは、併存疾患に関連する代謝症候群で、筋肉の喪失が特徴です。臨床的特徴は成人の体重減少(水分管理除く)、小児の成長障害(内分泌疾患除く)である。原因の疾患として、感染症、がん、関節リウマチ、慢性心不全、慢性腎不全、COPD(慢性閉塞性肺疾患)が挙げられ、炎症、インシュリン抵抗性、筋蛋白崩壊の増加がよく関連しているとされています。飢餓、加齢に伴う筋肉喪失、うつ病、吸収障害、甲状腺機能亢進症とは異なります。
原疾患:筋萎縮性側索硬化症、多発性筋炎、甲状腺機能亢進症など
栄養に関連するサルコぺニア
吸収不良、消化管疾患、および食欲不振などにより(薬剤の副作用に起因することもある)、タンパク質などのエネルギー摂取不足が原因。
サルコペニアの診断基準
2010年に欧州の研究グループにより診断基準が作られましたが、欧米人のデータを基にした基準値であるため、体格の異なるアジア人には必ずしも適さないと考えられました。そこで、日本、韓国、中国、香港、タイなど、アジアの七つの国・地域の研究者により、改めてアジア人向けの診断基準が作られました。
サルコペニアの定義は、〈1〉筋肉量の減少〈2〉筋力の低下〈3〉身体能力の低下――のうち、〈1〉と、〈2〉か〈3〉のどちらかがある状態です。
筋肉量の測定
1㎡あたりの筋肉量が男性は7.0kg未満、女性は5.4kg未満を低筋肉量とします。
・DXA法
異なる2種類のX線を用いて筋肉量を計る方法です。
放射線は物質内を通過する際に減衰しますが、その減衰率は物質を構成する元素の種類や組織の体積、放射線の強さに影響されます。この特徴を生かし、二種類の強さのX線を生体に照射し、それぞれの減衰率から身体組織の組成量を、骨塩量(BMD)、脂肪量、除脂肪量(≒内蔵、筋肉)の3種に分け計測することができます。上下肢では内臓の影響を受けないので、除脂肪量と骨格筋量はほぼ同等になると考えられています。
・BIA法
体に微弱な電流を流し、電気抵抗によって筋肉量を測定する方法です。
BIA法は生体電気インピーダンス法とも呼ばれ、脂肪・筋肉・骨の生体組織の違いにより電気抵抗が異なる事を利用して体組成を測定する方法です。
・CT、MRI
断面層から筋肉量を計測する方法ですが、検査費用が高額に上ることや、計測が安易ではないこと、診断基準値が定められていないなど注意点もあります。
筋力(握力)
男性26kg未満、女性18kg未満
握力の基準値は欧米より低く設定されています。両手で各3回測定し最高値をとります。
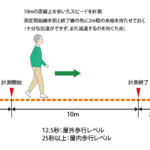
身体機能(歩行速度)
秒速0.8m以下
秒速0.8mは、横断歩道を青信号の間に渡りきれる速さと言われています。
10m歩行テストについての記事はこちら👇
"
サルコぺニアの治療
運動療法
・レジスタンストレーニング
レジスタンス運動は骨格筋のタンパク同化を刺激する重要な要素になります。一過性にレジスタンス運動を行うと、運動後1時間から2時間後にタンパク質合成速度が安静時と比較して有意に増加するとされています。また、運動の負荷量に比例してタンパク質合成速度は増加し、最大挙上重量の60~90%の域においてほぼ一定となることが報告されています。
・有酸素運動
加齢にかかわらず、長期にわたる有酸素性運動のトレーニングによって最大酸素摂取量、グルコース代謝に関連したインスリンの感受性の改善などの効果が認められています。また、一過性の有酸素性運動であっても効果として、筋タンパク質の合成速度の上昇や、わずかではあるが筋量の増加も確認されています。
しかし、レジスタンス運動では筋肥大にも期待できますが、有酸素性運動のみでは加齢に伴う筋量減少を防ぐことはできません。
サルコペニア対策としての運動処方には筋タンパク質の合成を直接刺激するレジスタンス運動と、インスリン刺激によるタンパク同化作用を改善する有酸素性運動との組み合わせによる複合的な運動形態が効果的であると考えられます。
栄養療法
高齢者では、若年者に比べてたんぱく質の合成作用が低下してしまいます。そのため1日の骨格筋でのたんぱく質合成を維持するためには毎食、良質なたんぱく質を25~30g摂取する必要があるとされます。
1日で75~90gのたんぱく質摂取が必要になりますが、厚生労働省の平成27 年国民健康・栄養調査結果の概要によると、70歳以上の高齢者の一人一日当たりのたんぱく質摂取量の平均値は68.5gであると報告されています。しかし、これは平均であるため、実際は摂取量が少ない高齢者がいることが予想されます。
過度なたんぱく質摂取は腎障害のリスクを高めるため、腎機能の低下がみられる高齢者は医師や管理栄養士への相談が必要です。
サルコペニアの原因に合った治療
サルコぺニアの診断基準に当てはまったからといって、筋力トレーニングをして筋力・筋肉量を増やそうと考えてはいけません。サルコぺニアの原因は4つあり、原因に合った治療を選択する必要があります。
加齢によるサルコぺニア
加齢に伴う骨格筋および全身のタンパク質代謝のインスリン抵抗性が、長期的には高齢者の筋量減少につながる 要因となっている可能性が高いとされています。
そのため、レジスタンストレーニングや有酸素運動でたんぱく質の合成促進とたんぱく同化作用の促進を図っていきます。
活動によるサルコぺニアの場合
不要な安静や禁食を避け、四肢体幹や嚥下の筋肉量を低下させないことが重要です。
早期に経口摂取を行うことで嚥下機能の低下の予防と、早期離床での筋活動を促し、廃用症候群を予防していくことが治療になります。ただし、廃用症候群の入院高齢患者では88%に低栄養を認めるため、活動以外のサルコぺニアの原因も存在すると考慮する。
疾患に関連したサルコペニアの場合
原疾患が侵襲,悪液質,神経筋疾患のいずれでも,まずその治療が必要です。同時に適切な栄養管理とリハビリテーションを併用します。
栄養(飢餓)によるサルコぺニアの場合
栄養管理が最も重要になります。
○栄養維持の場合は:1日エネルギー消費量=1日エネルギー摂取量
○栄養の改善を目指す場合:1日エネルギー必要量=1日エネルギー消費量+エネルギー蓄積量(200~750kcal)
飢餓によるサルコペニアの場合は、栄養状態の改善を目標にしなければいけないので、エネルギー蓄積量も考慮します。
リハビリでは、低栄養、飢餓の際にレジスタンストレーニングを行なうのは禁忌になります。基礎エネルギー消費量>1日エネルギー摂取量のため、訓練によってエネルギー消費量が増大し、低栄養・飢餓状態がさらに悪化し、筋肉量の減少にもつながります。
しかし、エネルギー摂取量不足時に1日中安静臥床で過ごすと骨格筋分解が加速する。そのため、廃用性筋委縮の予防を目標に、離床と2~3メッツ以下の活動やADLを行う。
複数の原因の場合
サルコペニアの原因が複数の場合には,原疾患の治療と適切な栄養管理を優先します。筋力トレーニングは行わず、廃用予防を目的に関節可動域訓練や座位訓練などを軽く行ないます。原疾患の症状も落ち着き、栄養状態も改善がみられてきた後、リハビリでの負荷量をそれに合わせてかけていきます。