「わたしはどこまで良くなりますか?」
患者さんに言われてハッとしてしまうこの質問はみなさんも経験がありますよね。
もちろん予後予測を患者さんに説明するのは主治医であるため、わたしたちリハビリが勝手に患者さんに「歩けるようになりますよ」とかを言うのはご法度です。
けど主治医一人で決めるものではありません。リハビリに意見を求めてくることはとても多いです。
「この人はどこまで良くなるのか?」
まぁー「リハビリ次第だね」っていうのも多いですが、そのため私たちがしっかり脳画像だけではなく、その人の運動機能、二木の予後予測などをいくつかの要素を検討して予後予測をたてていけるように学んでいきましょう。
なぜ予後予測が必要か
予後予測を立てていないでリハビリをやるということは、目的地を決めないでドライブをしているようなものです。それでは最短の道順を決められずだらだら寄り道しながら進むことになります。
予後予測をしてまずは目的地を決めることが大事です。
ではなぜ目的地を決めることが大事なのか
大きく3つの理由があります。
- リハビリチームで目標の共有と治療内容の吟味
- 病棟での対応の統一化
- 退院先の検討
リハビリチームで目標の共有と治療内容の吟味
リハビリは一人では行いません。PT・OT・ST・Dr・Nrs・MSWなどの他職種が関わっていきます。
仮にトイレ動作の確立を目標にした場合にリハビリ場面での練習だけではなく、病棟でNrsや介護にもリハビリと同じやり方でできるよう動作方法を伝えておくことで、病棟生活でも練習ができるようになります。
そして、患者さんの予後予測をたてて、治療をすすめていきますが、「2か月後には歩行自立」できると予測したとして、無事達成できていればあっていたということになります。
しかし、達成できなかったときに
・脳画像の解読が不十分だったのか
・治療内容が適切でなかったのか
・病前の身体能力を考慮したのか
・既往歴の影響はあるのか
・認知面の影響で学習が阻害されていたのか
など振り返ることができ、その患者さんに関わる期間がまだ残っているのであれば、予測を再度たてて治療内容を吟味し、またリハが終了してしまったのなら今後の自分の成長につなげることができます。
病棟での対応の統一化
病院に入院しているとリハビリで介入している時間は最大で3時間(回復期病棟の場合)であり、それ以外の時間は病棟で過ごすことになります。そのため病棟での生活にもリハビリでの練習を取り入れてもらうようにします。
・起き上がり方
・靴のはきかた
・車椅子のこぎかた
・更衣の仕方
・トイレでの動作の仕方
片麻痺の患者さんであれば麻痺側からズボンを通すなどの順番があるため(その人がやりやすければ順番は違くても良い)定着できるように病棟へ指導したり、部屋に手順の紙を貼っておくなどで対応します。
ですが、予後予測をして今後独歩で歩行が可能になると予測できていれば、車椅子を片手片足駆動のやり方やブレーキやフットレストの管理を指導したりはしません。
それなら、病棟に頼んでリハビリ時間以外に看護師さんと歩く練習時間をつくってもらうなどの対応のほうがいいでしょう。
このときに「この人今後歩く見込みないならやる必要ないじゃん」と指摘されないように予後予測が必要なのです。
退院先の検討
「リハビリの経過をみて決めていきましょう」と、今後の方針を決めるときに家族に話されることが多いと思います。
1ヶ月ほどリハビリをして回復度合いなどを考慮して予後予測できればいいのですが、2ヶ月も3ヶ月たっても見通しがつかないとなかなか退院先がはっきりできません。
もし自宅退院が難しいのなら、家族は施設を探すことになりますが、いくつかの施設を見学して決めていきます。
一日で全部見学が終わるわけではないし、吟味する時間も必要です。
自宅退院だとしても、自宅の環境調整も必要だし、サービスの調整も必要だし、意外と時間がかかります。
予後予測ができているとこれらの退院の調整や準備をじっくりできます。
関連記事はこちら
『通所介護(デイサービス)って?特徴や対象者、費用をまとめました』
『老人保健施設(老健)って?メリットや対象者、基準をまとめました』
"二木の予後予測
日本で知られている予後予測として「二木の予後予測」があります。
二木の予後予測では、「入院時」「発症2週間後」「発症1ヶ月後」での身体機能とそれに伴う歩行能力の予測がなされています。
入院時の予測
|
入院時の状況 |
歩行能力の予測 |
|
ベッドの上で自立生活がおこなえる |
1ヶ月以内に屋内自立歩行が可能となり、やがて大部分が屋外歩行可能となる |
|
食事・尿意の訴え・寝返りのうち2項目以上が可能 |
2ヶ月以内に屋内自立歩行が可能となり、やがて大部分が屋外歩行可能となる |
|
麻痺側の足の伸展挙上が可能 |
|
|
「発症前の歩行能力が屋内歩行以下」 |
自立して歩行することが困難となり、大部分が全介助を必要とする |
|
「意識障害レベルが刺激で覚醒する(2桁の意識障害)である」 |
発症2週時の予測
|
発症2週時での状況 |
歩行能力の予測 |
|
ベッドの上で自立生活がおこなえる |
2ヶ月以内に屋内自立歩行が可能となり、やがて大部分が屋外歩行可能となる |
|
「食事・尿意の訴え・寝返りのすべてが介助」かつ60歳以上 |
自立して歩行することが困難となり、大部分が全介助を必要とする |
|
「意識障害レベルが刺激で覚醒する(2桁の意識障害)である」、「重度の認知症がある」、「夜間せん妄を伴った中等度の認知症」があり、 かつ「60歳以上」 |
発症1か月時の予測
|
発症1か月での状況 |
歩行能力の予測 |
|
ベッドの上で自立生活がおこなえる |
3ヶ月以内に屋内自立歩行が可能となり、やがて大部分が屋外歩行可能となる |
|
食事・尿意の訴え・寝返りのうち可能なのが1項目以下かつ60歳以上 |
自立して歩行することが困難となり、大部分が全介助を必要とする |
|
「意識障害レベルが刺激で覚醒する(2桁の意識障害)である」、「重度の認知症」、「両側障害」、「高度な心疾患」などがあり、 かつ「60歳以上」 |
脳画像での予後予測
予後予測は「二木の予後予測」だけではなく、脳画像を参考に損傷範囲や部位からも予後予測がたてれます。
損傷範囲が大きければその分障害が重いとか、予後が悪いと思われるかもしれませんが、必ずしも比例はしないことには注意が必要です。
「我々が用いている脳卒中の予後予測Ⅳ(前田真治)」によると
①小さな病巣でも運動予後の不良な部位
放射冠(中大脳動脈穿枝領域)の梗塞
内方後脚
脳幹(中脳・橋・延髄前方病巣)
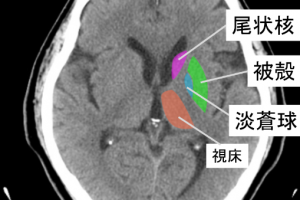
視床(後外側の病巣で深部関節位置感覚脱失)
②病巣の大きさと比例して運動予後がおおよそ決まるもの
被殻出血
視床出血
前頭葉皮質下出血
中大脳動脈前方枝を含む梗塞
③大きな病巣で運動予後が良好なもの
前頭葉前方の梗塞・皮質下出血
中大脳動脈後方の梗塞
後大脳動脈領域の梗塞
頭頂葉後方~後頭葉、側頭葉の皮質下出血
小脳半球に限局した片側氏の梗塞・出血
脳出血の関連記事はこちら
『視床出血は感覚障害だけではない?症状、原因、治療、予後を解説!』
『脳出血で頻発する被殻出血!症状、原因、治療について解説します』
『小脳出血の症状や原因は?麻痺はでないがめまいや失調、ふらつきが特徴』
"運動麻痺の予後予測
脳卒中による運動麻痺の回復はよく言われているのは発症3ヶ月まで回復し、その後は徐々に遅い回復となるが、6ヶ月~1年までにプラトーに達するとされています。
しかし、機能別、年齢別で検討すると、生存出来た重度障害で、比較的年齢が若い場合には発症後1年経過しても回復が続くので一律に6ヶ月でプラトーに達すると考えなくてもいいと思います。
上肢麻痺に関しては、発症後24時間以内に測定可能な握力が回復していなければ、3ヶ月後の上肢機能は不良と言われるように、早い時期に回復の兆候が現れていなければ実用手とはならないとされています。
また、上肢の回復は深部腱反射亢進や筋緊張亢進、連合反応や共同運動の段階を経て段階的に回復するのではなく、発症後1週間から3週間前後から随意運動が改善して、筋緊張があまり亢進しない場合は回復良好で、随意運動の回復よりも連合反応、深部反射亢進や筋緊張亢進が顕著となる場合は、回復不良と言われています。
関連記事はこちら
歩行の自立に関して
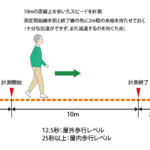
脳卒中の予後予測の中でも歩行自立度に関しては理解力・学習能力が十分あれば弛緩性完全麻痺の場合などを除いては、基本的にある程度の歩行自立は可能であると考えられています。
そのため、理解力や学習能力の判断が重要になります。
簡単な予後予測
我々が用いている脳卒中の予後予測Ⅳ(前田真治)によると
脳卒中を発症して初日~3日で症状が安定しているときに
背もたれがなければ座れない:車椅子レベル
背もたれがなくても座れる:立位、装具と杖を使用して伝い歩きレベル
手すりを持って立てる:装具と杖を使用して歩行可能
手すりを持たないでも立てる:杖歩行or杖なし歩行
脳卒中の発症7日後で下肢のブルンストロームを指標にする
Stage1:車椅子レベル
Stage2:立位、装具と杖を使用して伝い歩きレベル
Stage3:装具と杖を使用して歩行可能
Stage4:杖歩行or杖なし歩行
あくまで発症後の機能をもとにしたものであるため、脳出血であれば血腫の吸収度合にもよって予後予測はかわってきますし、運動麻痺であれば内包や放線冠にかかっているかどうかも重要な要素になってきます。
なのでこれは参考程度の簡単な予後予測であることを理解しておきたいです。